Autor: Dr. med. Jean-Michel Arnal, Senior Intensivist, Hopital Sainte Musse, Toulon, France
Data da primeira publicação: 25.04.2018

O RCexp é confiável tanto em pacientes com respiração passiva quanto espontânea, desde que a expiração seja passiva. Também pode ser usado durante a VNI, desde que não haja vazamentos não intencionais.
Como o RCexp é o produto da complacência e da resistência, essa única variável pode nos fornecer uma avaliação da mecânica respiratória geral. É muito útil para diagnosticar a condição pulmonar e sua gravidade, otimizar as configurações do respirador, monitorar o posicionamento prono e compreender certos eventos respiratórios.
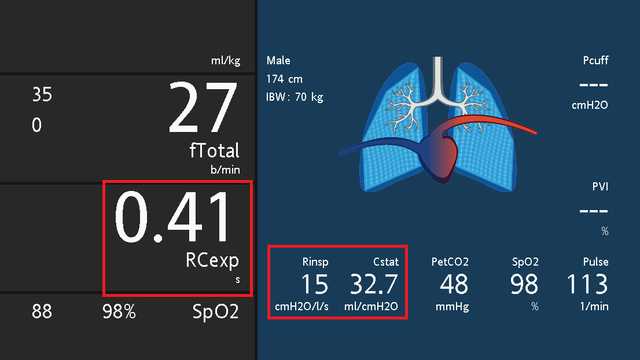
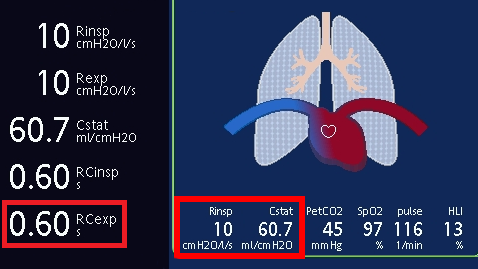
Em um paciente com ventilação mecânica e pulmão normal, o RCexp normalmente fica entre 0,5 e 0,7 s (ver figura 1). No entanto, é importante verificar se os valores de complacência e resistência também estão dentro da faixa normal, pois uma condição pulmonar mista que combine diminuição da complacência e aumento da resistência pode resultar em um RCexp pseudo-normal.
Uma constante de tempo expiratório inferior a 0,5 s indica uma diminuição na complacência, seja devido ao pulmão ou à parede torácica (ver figura 2). Em pacientes com SARA, a RCexp normalmente fica na faixa de 0,4 a 0,6 s. Ela é mais curta em pacientes com SARA mais grave, indicando baixa complacência e um pequeno volume de pulmão aerado. Em pacientes com fibrose pulmonar ou rigidez da parede torácica, como cifoescoliose, a RCexp geralmente é muito curta e varia de 0,15 a 0,25 s.

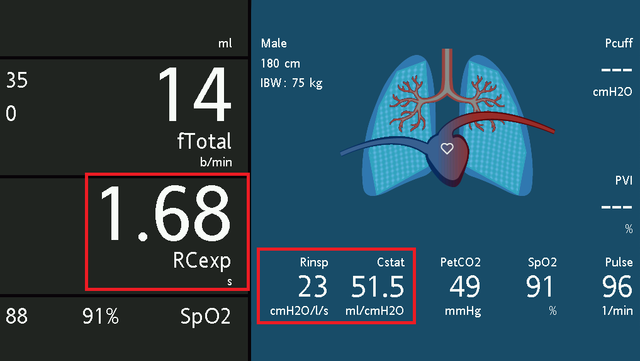
Uma constante de tempo expiratório superior a 0,7 s indica aumento da resistência, o que pode estar associado a aumento da complacência no caso de pacientes com DPOC e enfisema pulmonar (ver figura 3). Um RCexp longo é típico em pacientes com DPOC e asma. Em pacientes com broncoespasmo grave, o RCexp pode chegar a 3 s. Se o paciente não tiver DPOC ou asma, um RCexp longo pode indicar posicionamento incorreto ou torção do tubo endotraqueal.
Pacientes com RCexp curto correm risco de lesões pulmonares induzidas pelo respirador e devem ser monitorados de perto quanto ao volume corrente, pressão diferencial e pressão platô. Em contrapartida, pacientes com RCexp longo correm risco de hiperinsuflação dinâmica, portanto, a PEEP intrínseca deve ser medida regularmente.
Nos modos de suporte de pressão e ASV®, a sensibilidade do disparo expiratório (ETS) é uma configuração importante para otimizar a sincronização entre o paciente e o respirador. A ETS representa a porcentagem do fluxo inspiratório máximo no qual a respiração mecânica termina. Uma porcentagem alta resulta em uma respiração mecânica curta e vice-versa. Essa configuração pode ser otimizada de acordo com a mecânica respiratória.
Como abordagem inicial, o ETS pode ser ajustado com base no RCexp da seguinte forma:
| RCexp | ETS |
|---|---|
| Normal | 25%–40% |
| Curto | 5%–25% |
| Longo | 40%–70% |
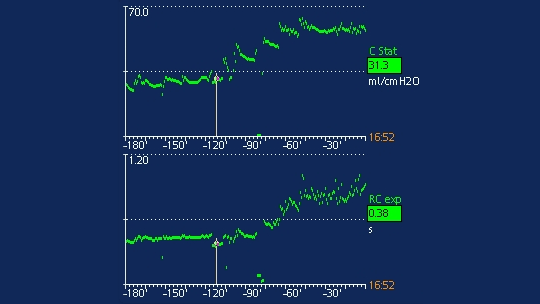
O efeito do posicionamento prono na mecânica respiratória pode ser avaliado usando a tendência do RCexp e da complacência. Se o posicionamento prono estiver associado ao recrutamento pulmonar, isso será indicado por um aumento na complacência e no RCexp. Se o RCexp aumentar sem alteração na complacência, o médico deve verificar se há posicionamento incorreto ou torção do tubo endotraqueal.
A imagem abaixo exibe um exemplo das tendências da mecânica respiratória na posição supina e prona. O cursor indica o início da sessão na posição prona. Após o posicionamento prono, o RCexp e a complacência aumentam, indicando recrutamento pulmonar (figura 4).
Um evento repentino que leve à dessaturação e/ou aumento da pressão nas vias aéreas requer um diagnóstico rápido. Observar as tendências do RCexp nos ajudará a entender se o evento está relacionado a uma mudança rápida na mecânica respiratória. Um aumento no RCexp indica uma das seguintes situações: obstrução ou posicionamento incorreto do tubo endotraqueal, mordida do tubo endotraqueal pelo paciente, excesso de secreções ou broncoespasmo. Por outro lado, uma diminuição no RCexp indica pneumotórax, derrame pleural ou atelectasia. A dessaturação repentina sem alteração no RCexp indica uma queda no débito cardíaco ou uma embolia pulmonar grave.
Citações completas abaixo: (