Autor: Clinical Experts Group, Hamilton Medical
Data da primeira publicação: 22.02.2018
A sincronia ideal entre o paciente e o respirador é de extrema importância, pois a falta de sincronia leva ao aumento do trabalho respiratório e ao desconforto do paciente.

As assincronias também estão associadas a taxas de mortalidade mais elevadas e ventilação mecânica prolongada (
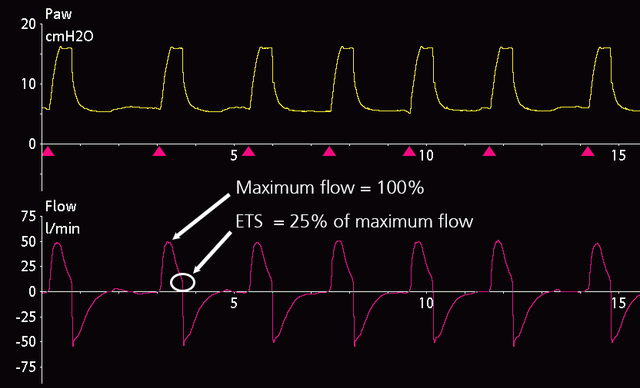
Ao tentar sincronizar o respirador com a atividade do paciente, existem duas configurações principais a serem consideradas: o disparo inspiratório e o disparo expiratório. Estas determinam quando o respirador inicia ou termina um ciclo respiratório espontâneo. Nos respiradores da Hamilton Medical, a configuração para o disparo expiratório é a sensibilidade do disparo expiratório (ETS). Esse valor representa a porcentagem do pico do fluxo inspiratório no qual o respirador alterna entre inspiração e expiração. Nos respiradores da Hamilton Medical, o ETS pode ser definido entre 5% e 80%. Em geral, aumentar a configuração do ETS resulta em um tempo inspiratório mais curto, enquanto diminuí-la resulta em um tempo inspiratório mais longo.
Em outros dispositivos, esse mecanismo de ciclo de fluxo é chamado de “ESENS”, “Final da inspiração”, “Ciclo do fluxo”, etc.
Outro critério para o ciclo respiratório concluído é o Ti máx. Essa configuração é usada se o vazamento de gás for significativo e o ciclo definido não for atingido, fornecendo um backup para que a inspiração possa ser concluída. O respirador inicia a expiração quando o Ti máx é alcançado.
Uma configuração típica de ETS em um paciente com mecânica de pulmão normal submetido a VNI é de 25%, que é a configuração padrão de ETS nos respiradores da Hamilton Medical (ver Figura 1). Em pacientes obstrutivos, por exemplo, em um paciente com doença pulmonar obstrutiva crônica (DPOC), o ETS deve ser configurado em um valor mais alto para aumentar o tempo expiratório e, assim, evitar a retenção de ar e a PEEP intrínseca.
Configurações incorretas de ETS que levam à assincronia expiratória podem ser reconhecidas por ciclos atrasados ou prematuros, levando ao disparo duplo.

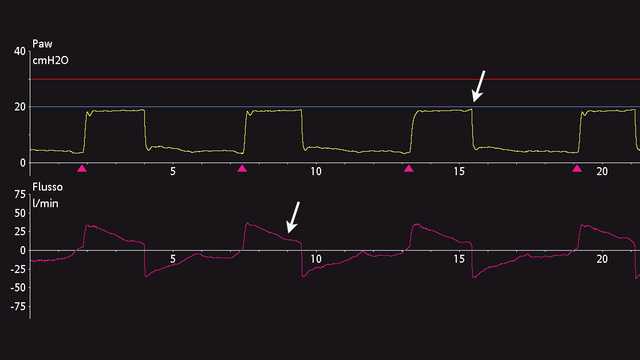
A ciclagem atrasada pode ser reconhecida a partir de um pico inspiratório final na curva de pressão causado por um esforço expiratório ativo, assim como uma alteração na inclinação do fluxo inspiratório em direção à linha de base (ver Figura 2). Isso é normalmente descrito em pacientes com DPOC. A redução no fluxo inspiratório é menor, devido, provavelmente, à hiperinsuflação dinâmica e à resistência das vias aéreas.
No caso de ciclagem atrasada, aumente o ETS em incrementos de 10% para encurtar o tempo inspiratório (Tinsp) e ajuste o Ti máx de acordo com a condição do paciente.
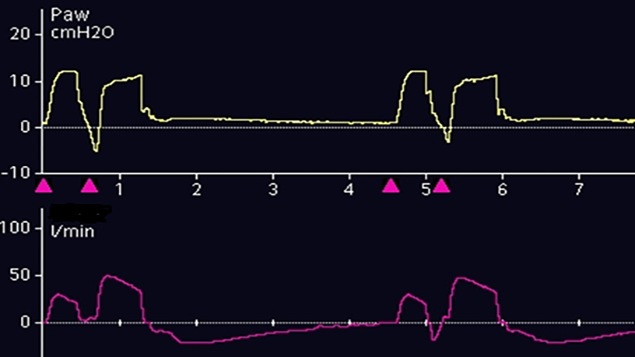
Juntamente com tempos inspiratórios curtos, o disparo duplo é uma indicação de ciclagem prematura (ver Figura 3). Durante a ciclagem prematura, os músculos inspiratórios continuam a contrair-se, fazendo com que o respirador antecipe um segundo esforço. Isto leva ao disparo duplo, com a administração de volumes correntes mais elevados, acumulação de respirações e maior trabalho respiratório. Uma possível solução é tentar fazer corresponder o tempo inspiratório neural com o tempo inspiratório do respirador. O disparo duplo também pode ser causado por suporte de pressão insuficiente.
No caso do disparo duplo, diminua o ETS em incrementos de 10% para prolongar o Tinsp, ajuste o Ti máx de acordo com a condição do paciente ou aumente o Psuporte para atingir os volumes correntes desejados.
Os respiradores HAMILTON‑C6 e HAMILTON‑G5/S1 oferecem a opção de ajuste automático com IntelliSync+ (