Fußnoten
- A. Nicht für alle Märkte verfügbar.
- B. Optional für den HAMILTON-T1.
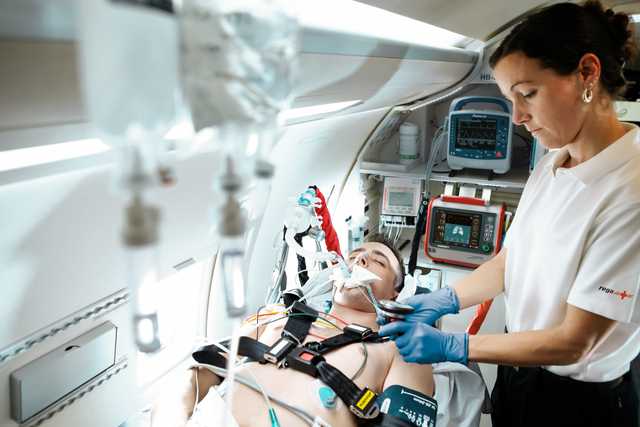
- C. Transport beatmeter Notfallpatienten vom Hubschrauber zur Notaufnahme
- a. Nur verfügbar für den HAMILTON-T1.
- b. Nur verfügbar für den HAMILTON-EM7.
- c. Nicht für alle Märkte verfügbar.
Referenzen
- 1. Hilbert-Carius, P., Struck, M.F., Hofer, V. et al. Nutzung des Hubschrauber-Respirators vom Landeplatz zum Zielort im Krankenhaus. Notfall Rettungsmed 23, 106–112 (2020).
- 100. Dhand R. New frontiers in aerosol delivery during mechanical ventilation. Respir Care. 2004;49(6):666-677.
- 101. Del Rios M, Bartos JA, Panchal AR, Atkins DL, Cabanas JG, Cao D, Dainty KN, Dezfulian C, Donoghue AJ, Drennan IR, Elmer J, Hirsch KG, Idris AH, Joyner BL, Kamath-Rayne BD, Kleinman ME, Kurz MC, Lasa JJ, Lee HC, McBride ME, Raymond TT, Rittenberger, JC, Schexnayder SM, Szyld E, Topjian A, Wigginton JG, Previdi JK. Part 1: executive summary: 2025 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2025;152(suppl):S284–S312. doi: 10.1161/CIR.0000000000001372
- 102. Greif R, Lauridsen KG, Djärv T, et al. European Resuscitation Council Guidelines 2025 Executive Summary. Resuscitation. 2025;215 Suppl 1:110770. doi:10.1016/j.resuscitation.2025.110770
- 103. Atakul G, Ceylan G, Sandal O, et al. Closed-loop oxygen usage during invasive mechanical ventilation of pediatric patients (CLOUDIMPP): a randomized controlled cross-over study. Front Med (Lausanne). 2024;11:1426969. Published 2024 Sep 10. doi:10.3389/fmed.2024.1426969
- 104. Trottier M, Bouchard PA, L'Her E, Lellouche F. Automated Oxygen Titration During CPAP and Noninvasive Ventilation in Healthy Subjects With Induced Hypoxemia. Respir Care. 2023;68(11):1553-1560. doi:10.4187/respcare.09866
- 105. Roca O, Caritg O, Santafé M, et al. Closed-loop oxygen control improves oxygen therapy in acute hypoxemic respiratory failure patients under high flow nasal oxygen: a randomized cross-over study (the HILOOP study). Crit Care. 2022;26(1):108. Published 2022 Apr 14. doi:10.1186/s13054-022-03970-w
- 106. Arnal JM, Garnero A, Novotni D, et al. Closed loop ventilation mode in Intensive Care Unit: a randomized controlled clinical trial comparing the numbers of manual ventilator setting changes. Minerva Anestesiol. 2018;84(1):58-67. doi:10.23736/S0375-9393.17.11963-2
- 107. Bialais E, Wittebole X, Vignaux L, et al. Closed-loop ventilation mode (IntelliVent®-ASV) in intensive care unit: a randomized trial. Minerva Anestesiol. 2016;82(6):657-668.
- 108. Blanch L, Romero PV, Lucangelo U. Volumetric capnography in the mechanically ventilated patient. Minerva Anestesiol. 2006;72(6):577-585.